¡ALO A TODOS!
Me decidí por continuar el tema ya que es una patología sumamente conocida entre la población mundial y se ha ganado injustamente muchos prejuicios, siendo considerada incluso como el "símbolo de todo sufrimiento, de todo castigo, la más temible. la más contagiosa, el ejemplo de la incurabilidad", ideas que surgieron en la Edad Media y que desgraciadamente aún ahora, en el 2015, siguen existiendo a pesar de su falsedad. Comencemos...
LEPRA - HANSENIASIS.
 |
| Exclusión social. |
- "Lepra": de origen griego que quiere decir escama (errónea traducción de la palabra hebrea "Zaarath" que se usó para muchas enfermedades como: psoriasis y vitiligo).
- Es una enfermedad infecciosa crónica.
- Afecta principalmente la piel y los nervios periféricos.
- Puede llegar a ser sistémica.
- Es producido por: Mycobacterium leprae. (BAAR - de la misma familia que el bacilo de Koch).
- En general es más prevalente en hombres (sobre todo la lepromatosa), la tuberculoide predomina en mujeres.
- Tiene baja virulencia y mínima patogenicidad a pesar de vivir intracelularmente (1 cm cúbico del tejido infectado puede tener hasta 7 mil millones de bacilos Hanks).
- Es una enfermedad difícil de adquirir.
- 5 de cada 100 personas que se exponen al contagio, se llegan a enfermar, y eso si las condiciones inmunológicas lo permiten.
- Los mecanismos de transmisión aún se encuentran en discusión.
- Se sabe que no existe la transmisión transplacentaria, ni es congénita.
- No existen portadores o reservorios.
- La ÚNICA fuente de lepra humana es el hombre enfermo y NO TODOS los pacientes son capaces de transmitir la enfermedad.
- Bacilo es abundante en mucosas.
- Puede encontrarse en: mucosa de todo el aparato respiratorio, piel, sangre, leche materna, semen, orina, heces.
- Se dice que la resistencia se hereda en forma dominante y la predisposición en forma recesiva.
- Para adquirir la enfermedad se requiere recibir por un tiempo variable (meses o años) una gran cantidad de bacilos, lo cual se logra en el medio intradomiciliario mediante convivencia íntima y prolongada con un paciente infectante. Se necesita además, tener esa predisposición heredada que permita al bacilo reproducirse.
- Es de países pobres y subdesarrollados.
- En México se han señalado 4 focos endémicos de la enfermedad: el Pacífico Central (Sonora, Sinaloa, Nayarit, Jalisco, Colima, Michoacán y Guerrero), el centro ( Guanajuato, San Luis Potosí y Zacatecas), el Noroccidental (Nuevo León y Tamaulipas) y el Peninsular (Campeche y Yucatán).
 |
| Edad Media. |
 |
| Representación de "leprosos" en un leprosario. |
- CLASIFICACIÓN:
- Tiene muchas facetas.
- Basada en 4 parámetros: clínico, baciloscópico, inmunológico (reacción de Mitsuda) e histopatológico.
- Tipos:
- 2 polares: lepromatoso y tuberculoide.
- Casos subpolares (cuando estan cercanos a los polos pero no llegan a ellos):
- Lepromatoso subpolar.
- Tuberculoide subpolar.
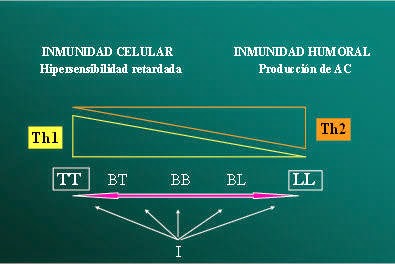
- 2 grupos de casos inestables: indeterminados y dimorfos (interpolares o borderline).
- Borderline se subdivide en:
- BT: cuando esta cerca del polo T
- BL cuando esta cerca del polo L
- BB: cuando esta en el centro
- Cuando un caso BL se acerca al polo T se habla de reacción reversa (R).
- Cuando un BT se desliza hacia el polo L se habla de degradación (D).
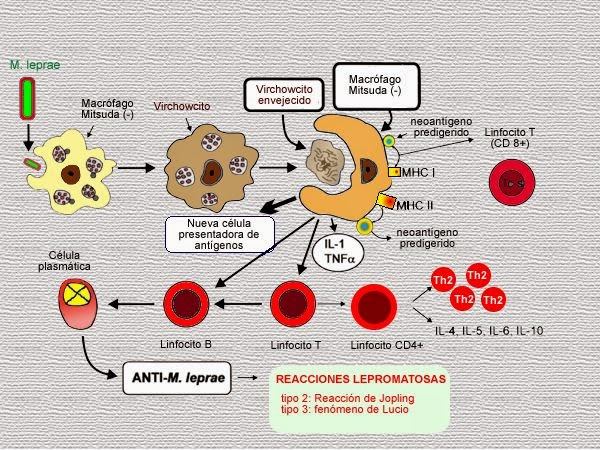
- INMUNOLOGÍA:
- Pacientes lepromatosos: muestran inmunidad celular específica.
- Relación entre bacilos y Mitsuda: se observa que la presencia de los bacilos va en relación inversa a la respuesta al antígeno Mitsuda, mientras más bacilos, nula respuesta al antígeno (caso L) y en cambio a mayor respuesta al antígeno, ausencia completa de bacilos (caso T). En los casos interpolares se mezclan estos 2 parámetros.
- Cuando una persona recibe en cantidad y tiempo el bacilo, suponemos que pasa lo siguiente:
- Inmunidad específica celular hacia el M. leprae es normal.
- El individuo fagocita y digiere los bacilos, no hay enfermedad sólo infección.
- El cuerpo del individuo genera un estado de hipersensibilidad.
- Hay deterioro parcial y cambiante de la inmunidad celular, los bacilos se reproducen en los tejidos.
- Se originan los casos borderline, de inmunidad cambiante y de características variables, mezcla de L y T.
- El deterioro inmunológico es muy grande o total y no hay digestión de bacilos aunque si fagocitosis por los macrófagos.
- Los bacilos se reproducen y destruyen a los macrófagos, los cuales se transforman en células vacuoladas llenas de bacilos ("células de Virchow").
- Se libera el exceso de antígeno de los bacilos y se forman anticuerpos.
- Se unen: Antígeno + Anticuerpo + Complemento y forman complejos inmunes que atraen PMN. Esto genera liberación de enzimas agresivas a tejidos y vasos.
- LEPRA LEPROMATOSA:
- Cuando el organismo recibe el M. leprae ofrece una resistencia disminuida, lo que permite la supervivencia del bacilo y se origina la lepra lepromatosa tipo polar.
- Sus manifestaciones son las más conocidas (en piel, mucosas y nervios periféricos).
- Es la forma sistémica, progresiva e infectante de la enfermedad.
- Manifestaciones clínicas:
- Piel:
- Nódulos:
- Es la clásica, la más frecuente y conocida.
- Nódulos de todos tamaños: finos como la punta de un alfiler o gigantes, aislados, confluentes, numerosos o escasos, del color de la piel, pigmentados o eritematosos, de superficie lisa, duros, firmes. a veces con telangiectasias, suelen aparecer en sitios variados de la piel, con predominio en la cara.
- Pueden ulcerarse cuando son muy grandes y deforman la región, produciendo en la cara la conocida "fascies leonina", cada vez menos frecuente.
- Algunos toman un aspecto muy fibroso, que semejan fibromas y se les llama "nódulos histoides". Se presenta en casos resistentes a las sulfonas.
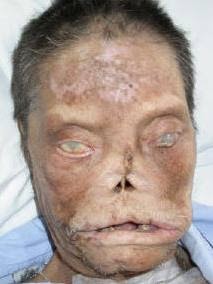 |
| "Fascies leonina" |
- Placas infiltradas:
- Nódulos aplanados y confluentes que aparecen como zonas levantadas, circunscritas, de color rojo violáceo, de superficie lisa o cubierta de fina escama y de tamaños variables de 2-3 cm hasta 20cm o más.
- Hay transtornos de sensibilidad.
- Aparecen en tronco, cara y regiones glúteas.
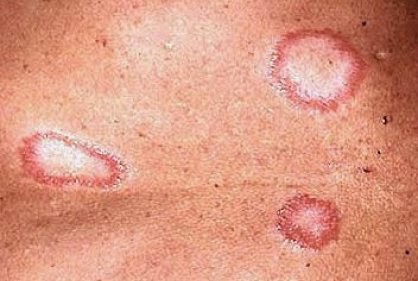
- Manchas:
- Casi siempre precede a las placas infiltradas.
- Pueden ser eritematosas o hipocrómicas, mal definidas, anulares, circulares, de contornos policíclicos y de borde claramente eritematoso e infiltrado, siempre anestésicas.
- Al involucionar dejan zonas atróficas o cicatrices cuando hay ulceración.
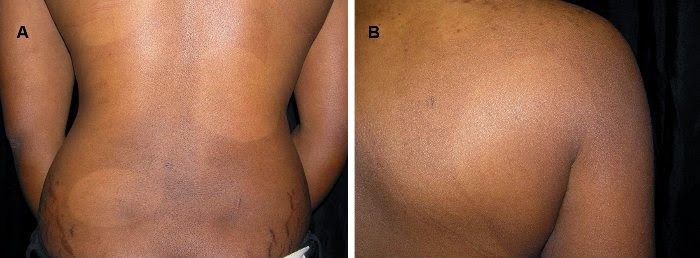
- Lepromatosis difusa:
- Es más polar que la nodular.
- Sinaloa es el estado que más casos presenta de lepra lepromatosa difusa
- No hay nódulos, placas infiltradas ni manchas.
- La piel se infiltra y aparece lisa, brillante, turgente ("fascies suculenta") y con el tratamiento o con el paso del tiempo toma un aspecto seco, plegado, escamoso, atrófico (fase atrófica terminal).
- La cara toma aspecto de "luna llena", como de aparente buena salud.
- Los lóbulos del pabellón auricular pierden su vello fino y se tornan brillantes y cuando pasa el tiempo, se alargan por la atrofia, pudiendo llegar hasta el ángulo del maxilar.
- Anexos:
- Caída de cejas y pestañas (a la caída total se le llama "madarosis"). Puede haber también caída de vello del cuerpo.
- En los casos difusos hay alopecia.
- Se debe a que los folículos pilosebáceos y glándulas sudoríparas son ahogadas por el infiltrado lepromatoso.
- Mucosas:
- Se afecta sobre todo la nasal.
- Es una acaracterística básica en la lepra lepromatosa.
- La mucosa enrojece y se congestiona, produciendo constipación nasal continua con salida de mucosidad sanguinolenta o francas epistaxis cuando ya hay ulceraciones.
- Termina con la atrofia de la mucosa y la perforación del tabique cartilaginoso
- Ojos:
- La variedad nodular afecta más a los ojos.
- Puede haber conjuntivitis crónica, engrosamiento de nerviecillos corneales, iritis, iridociclitis de repetición con secuelas que ocasionan severa.
- En casos difusos hay pocas lesiones oculares, incluso se observan los llamados "ojos de niño", con la esclerótica muy limpia, azulada y sin vasos sanguíeos.
 |
| Madarosis, oftalmopatía y compromiso nasal. |
- Otros órganos:
- Hepato y esplenomegalia: en casos crónicos.
- Amiloidosis: habitual en lesiones crónicas y repetitivas, las cuales pueden determinar una insuficiencia renal crónica por depósito de complejos inmunes.
- Orquitis y orquiepididimitis: esterilidad en el varón.
- LEPRA TUBERCULOIDE:
- Son totalmente opuestos a la lepromatosa.
- No es sistémica.
- Ausencia de bacilos o muy pocos, por lo que no son transmisibles
- Histología: formación de un granuloma de defensa e hiperergia: "granuloma tuberculoide".
- Es menos frecuente y menos diagnosticado.
- Manifestaciones clínicas:
- Piel:
- Lesiones asimétricas y en escaso número, constituidas por placas nodulares, infiltradas, escamosas, circulares, ovales, anulares o parecidas a la tiña o psoriasis.
- Los nódulos son pequeños, de aspecto brillante, liquenoide, duros, firmes, el centro de las placas va tomando con el tiempo un aspecto atrófico.
- Localización: cara, extremidades y nalgas.
- Tamaño: varía desde 0.5 mm hasta 20-30 cm.
- Evolucionan lentamente, no dan prurito, existe un trastorno de sensibilidad donde los pacientes dicen que están "adormecidas".
- En niños: son lesiones únicas en mejillas de aspecto nodular y de involución espontánea.
- Complejo cutáneo nervioso tuberculoide: se observan una o varias lesiones nodulares que siguen un trayecto lineal sobre el nervio afectado, a menudo el cubital o el radial. Recuerdan a la esporotricosis.
- Todas las lesiones tienden a la curación espontánea.
- Nervios periféricos:
- Neuritis intensa que puede dejar secuelas irreversibles.
- Raras veces: las lesiones pueden ponerse más turgentes, edematosas y rojas con exacerbación de las alteraciones neurológicas, a esto se le llama "reacción tuberculoide".
- Predomina en la mujer y en los extremos de la vida (niños y ancianos).
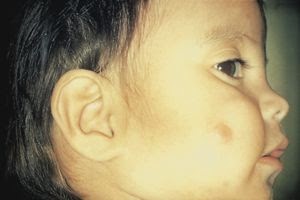 |
| Lepra tuerculoide infantil. |
- CASOS INDETERMINADOS:
- Son casos inmaduros que aún no presentan carasterísticas de uno u otro tipo y por tanto son los más difíciles de diagnosticar.
- Si se dejan evolucionar sin tratamiento, debería manifestarse como L o T con el tiempo.
- Manifestaciones clínicas:
- Manchas hipocrómicas, anhidróticas y alopécicas, mal definidas, en escaso número, situadas en el tronco, mejillas, región anterior del cuello y las nalgas.
- No hay alteración en mucosas.
- Las neuritis son muy importantes.
- Signo de mugre de Castañeda: a veces solo hay zonas anestésicas mal definidas con alteraciones en la sudoración, lo que genera que en esa área no se pegue el polvo y dé la apariencia de una mancha que se quita al lavar la región.
- No hay bacilos en las lesiones, por lo que no es infectante.
- La presencia de casos indeterminados es señal de nuestra imposibilidad para clasificar un caso.
- CASOS INTERPOLARES O DIMORFOS:
- Siempre se han hablado de casos que pasan de un tipo a otro, pero en general se acepta que un caso T no cambiará a L ni viceversa, son casos estables.
- Hay grupos que cambian su status inmunlógico.
- Son casos difíciles y confusos.
- Podría ser solo una fase de la evolución de la enfermedad.
- Manifestaciones clínicas:
- Se asemejan a las lepromatosas o tuberculoides según el sitio del espectro.
- Cuando son muchas lesiones, dejan entre sí zonas de piel aparentemente normal (aspecto de queso gruyere).
- A menudo hay mucho edema en cara y manos.
- Puede haber conjuntivitis y congestión nasal transitoria.
- El ataque neural puede ser importante cuando el caso se va hacia el polo T del espectro.
- Para fines de tratamiento y diagnóstico podemos considerarlos como si fueran lepromatosos.
- DIAGNÓSTICO:
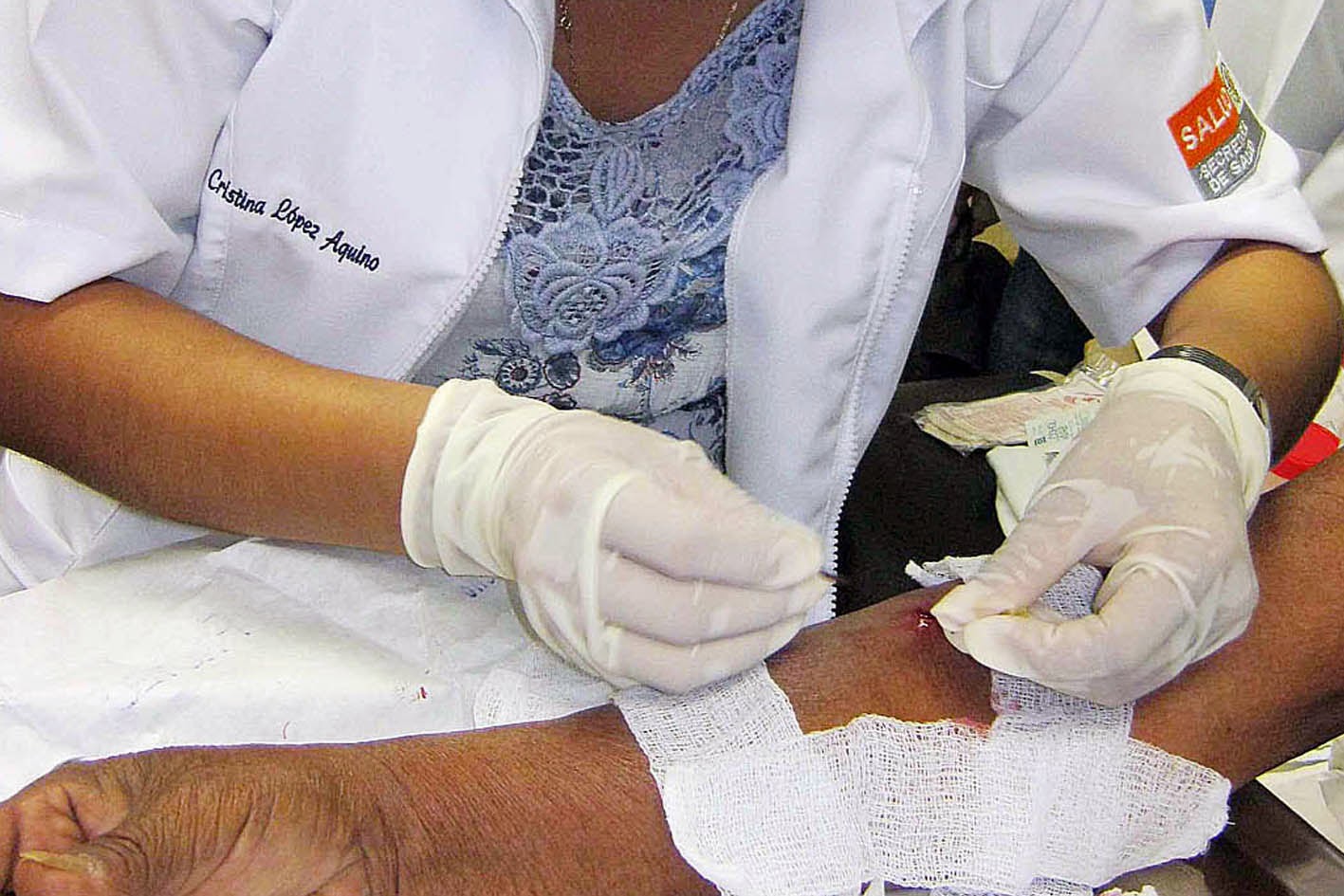
- Baciloscopía:
- Técnica: sonar la nariz del paciente para que salga la mucosidad existente, con una cucharilla se raspa suavemente el tabique nasal hasta ligero sangrado y con ese material se hace frotis.
 |
| Baciloscopía de lepra lepromatosa. |
- Búsqueda de linfa: se hace presión ligera con una pinza de ramas largas protegida con un hule para producir isquemia en un nódulo, una placa infiltrada o en el lóbulo de la oreja, se dan 3-4 piquetes superficiales con una aguja y salen unas cuantas gotas transparentes de linfa con las que se prepara el frotis.
- Leprominorreacción:
- Respuesta del paciente ante un antígeno llamado lepromina.
- Lepromina H: de humano.
- Lepromina A: de armadillo.
- Se aplica un décimo de c.c. por vía intradérmica en la cara anterior del antebrazo o en la región interescapulovertebral.
- Tipos de respuesta:
- Mitsuda: ocurre a los 21 días, es la más importante, se forma cuando es positiva, un nódulo debe tener por lo menos 0.5 cm, en ocasiones llega a ulcerarse. NO sirve para el diagnóstico de lepra, porque entre más enfermo esté el paciente, más negativa será la respuesta.
- Fernández: Ocurre a las 24-48 horas, su positividad se mide de una zona eritematosa e infiltrada. NO tiene valor práctico, se usa sólo en investigación.
 |
| Leprominorreacción. |
- Histopatología:
- Tomar muestra (biopsia) de nódulo, mancha, placa infiltrada o del lóbulo de la oreja.
- LEPROMATOSA: normal o atrófica, dermis y parte de la hipodermis se encuentra infiltrada por células de aspecto espumoso y cuyo protoplasma vacuolado se encuentra lleno de bacilos (Ziehl-Neelsen: células de Virchow). El infiltrado no se pega en la epidermis, deja una banda libre de tejido que se llama "banda de Unna".
- TUBERCULOIDE: granuloma defensivo de células epitelioides, células gigantes tipo Langhans y muchos linfocitos. El granuloma se pega en la epidermis sin banda de Unna.
- INDETERMINADO: imagen inespecífica, casi de piel normal con discretos infiltrados perianexiales o perivasculares de linfocitos e histiocitos.
- DIMORFO: es la confusión histopatológica. Tiene mezcla de las imágenes L o T, predominando según el espectro.
- Otros estudios: en general todos son inespecíficos pero pueden realizarse para apoyar al diagnóstico:
- Biometría hemática.
- Urianálisis.
- VDRL.
- Proteína C reactiva.
- Estudios inmunológicos.
- TRATAMIENTO:
- Casos multibacteriales (casos L y dimorfos): diamino difenil sulfona (DDS) + clofozimina + rifampicina = por 2 años mínimo
- Casos paucibacilares (casos T e indeterminados): DDS + rifampicina + prednisona (si hay neuritis) = por 6 meses mínimo
- Reacción de reversa tipo 1: corticoesteroides (si hay neuritis o mano reaccional)
- Reacción leprosa tipo 2: talidomia, pentoxifilina, clofazimina
- PROFILAXIS:
- No existe hasta la fecha alguna forma de vacunación probada para transformar una respuesta de lepromina positiva a negativa.
- Es la resistencia natural que determina que un niño tenga la vacuna natural contra la lepra (NO se ha logrado experimentalmente).
- Ha sido evidente que mejorar las condiciones generales de la población (higiene, saneamiento, nutrición, condiciones de habitación, etc) son medidas que ayudarán en la profilaxis de la lepra como de otras enfermedades.
BIBLIOGRAFÍA.
"Principios de Medicina Interna", Longo, 18va edición, Mc Graw-Hill, 2012.
"Fitzpatrick. Dermatology in General Medicine", Goldsmith, 8va ed., Mc Graw-Hill, 2012.
"Lecciones de Dermatología de Saúl", Amado Saúl, 15a ed., Méndez Editores, 2011.
"Manual de Dermatología", Conejo-Mir, 1a ed., Aula Médica, 2010.
















.png)














0 comentarios:
Dí lo que piensas...