RESPUESTA
 |
Diagnóstico final y evolución.
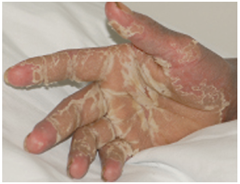
La paciente fue valorado por el servicio de dermatología realizándose por su parte una biopsia de las lesiones cutáneas. Además ante la alta sospecha inicial de síndrome de DRESS se inició precozmente tratamiento con corticoides sistémicos a dosis de 1 mg/Kg de peso. Las lesiones cutáneas evolucionaron hacia una eritrodermia generalizada con una fase descamativa posterior. En la analítica se observó un deterioro de la función renal (pico de creatinina de 2.6 mg/dl), junto con una leve alteración de la función hepática: bilirrubina normal, GOT 38 UI/l, GPT 65 UI/l, FA 88 UI/l, GGT 150 UI/l.
La evolución fue favorable logrando resolución completa de las lesiones cutáneas y normalización de los parámetros analíticos. A la vista de todo el proceso los diagnósticos finales fueron:
- Síndrome de DRESS secundario a alopurinol.
- Fracaso renal agudo sobre enfermedad renal crónica secundario a nefropatía intersticial aguda resuelta.
La paciente fue dada alta en tratamiento con deflazacort 60 mg/d en pauta descendente y revisión en consultas externas.
La reacción adversa medicamentosa fue comunicada a la unidad de farmacovigilancia mediante la cumplimentación de la tarjeta amarilla.
Discusión.
Las primeras descripciones de reacciones sistémicas a las sulfonamidas y a los anticonvulsivantes (fenitoína) datan de 1930 y fueron publicadas como “fiebre medicamentosa”. En 1988 Shear y col. definieron el “síndrome de hipersensibilidad a los anticonvulsivantes”. En 1996 Boquet y col. propusieron el acrónimo “DRESS” (Drug Rash with Eosinophilia and Systemic Symtoms), y establecieron los criterios diagnósticos. En cuanto a la etiopatogenia no está clara. Existe una
respuesta inmune específica a fármacos que parece producir una estimulación de linfocitos T que a su vez reactivan el genoma viral de una infección por herpesvirus pasada (sobre todo HHV-6), todo esto junto con una predisposición genética del sujeto.
Los principales fármacos implicados son antiepilépticos (carbamacepina, fenitoína, lamotigrina),
antibióticos (vancomicina, dapsona, sulfametoxazol), alopurinol, telapravir y muchos otros. Los síntomas se presentan en un periodo que va entre 3 y 12 semanas del inicio del tratamiento. Las manifestaciones clínicas son rash morbiliforme en la piel (indistinguible de otras reacciones a fármacos) que se inicia en cara, tronco y extremidades superiores y posteriormente se extiende al resto del cuerpo, después evoluciona a eritema infiltrativo, difuso y confluente que puede pasar a una dermatitis exfoliativa (hasta en el 30% de los casos), también puede existir afectación de mucosas.
- Fiebre más frecuente con los fármacos antiepilépticos (90-100%).
- Linfadenopatías (70-75%) dolorosas y generalizadas.
- Alteraciones hematológicas, fundamentalmente esosinofílica (en el 30% de los casos).
- Afectación hepática leve (elevación de transaminasas), aunque también puede asociarse a fallo hepático agudo.
- Afectación renal hasta en el 11% de los casos (más frecuentemente asociada a alopurinol) manifestada como nefritis intersticial aguda.
- También puede existir afectación menos frecuente de otros órganos: Pulmonar (neumonía intersticial con eosinofilia), miocarditis/miositis, pericarditis, colitis, encefalitis, tiroiditis, etc.
En cuanto al tratamiento se debe suspender inmediatamente el fármaco sospechoso y no se recomienda el tratamiento empírico con antibióticos o antiinflamatorios.
El principal consenso sobre el tratamiento de este síndrome ha sido establecido recientemente (2012) por la Sociedad Francesa de Dermatología:
- Ausencia signos severidad: glucocorticoides tópicos, emolientes y antihistamínicos.
- Presencia signos gravedad (elevación transaminasas, fallo renal, neumonía, fi ebre): prednisona 1 mg/kg/día.
- Signos amenaza vital (encefalitis, fallo hepático, fallo renal grave, fallo respiratorio): esteroides más inmuglobulina iv 2g/kg durante 5 días.
- Signos de reactivación viral y signos de gravedad: esteroides + ganciclovir +/- inmunoglobulina.
Aunque generalmente tiene una buena evolución y pronóstico en estos casos más severos puede haber una mortalidad de hasta el 10%.
Aportación del caso.
Este caso nos debe hacer reflexionar sobre la importancia de tener presentes en el diagnóstico diferencial de las lesiones cutáneas las reacciones alérgicas medicamentosas, sobre todo cuando nos encontramos con un fármaco de nueva introducción junto con síntomas generales (como fiebre y eosinofilia). La mayoría de estos cuadros tiene un buen pronóstico tras la retirada del fármaco y el tratamiento con corticoides si lo requiere.
Es un enfermedad poco frecuente (menos de 200 casos publicados en la literatura) y no bien conocido por lo que hay que seguir profundizando en su conocimiento, fundamentalmente en lo que se refiere a nuevas estrategias de tratamiento en los casos más severos.
¿Te pareció interesante el caso clínico? ¡Compártelo!
Libro de Casos Clínicos del Congreso de la Sociedad Española de Medicina Interna 2013.
















.png)





0 comentarios:
Dí lo que piensas...